
¿Qué es el nervio ciático?
El nervio ciático o isquiático es la rama terminal del plexo sacro y resulta de la unión de las ramas anteriores de las tres primeras raíces sacras más el aporte del plexo lumbosacro (L5 más una fuerte anastomosis de L4).
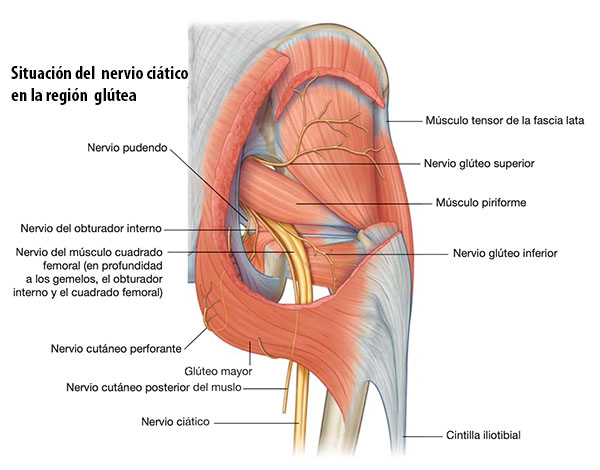
Es un nervio muy voluminoso, que en su origen se localiza sobre la cara anterior del hueso sacro para luego pasar por la escotadura ciática mayor con lo que ahora se localiza en lo profundo de la región glútea, pasando justo por un pequeño hueco, justo debajo del músculo piramidal y por encima del músculo gémino superior. Esta relación es muy importante porque en este sitio puede sufrir un atrapamiento por contractura del músculo piramidal, originando una sintomatología muy característica, que muchas veces se confunde con ciatalgias.
Pasa de la región glútea a la cara posterior del muslo por un espacio comprendido entre la tuberosidad isquiática y el trocánter mayor del fémur, estando mucho más cerca de la primera.
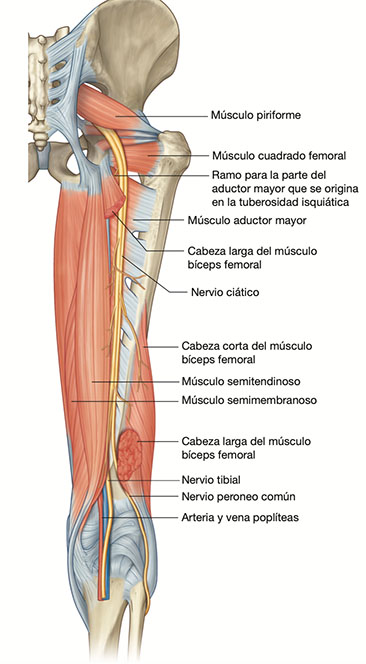
Desde la región glútea baja por la parte posterior del muslo, entre el músculo semimembranoso y la porción larga del bíceps femoral. Cuando llega al hueco poplíteo (y a veces mucho antes) se divide en dos grandes troncos nerviosos: los nervios ciáticos poplíteo interno y ciático poplíteo externo, que se dirigen por la parte posterior y ántero externa de la pierna hasta el dorso y planta del pie y dedos del mismo.
A lo largo de su extenso trayecto el nervio isquiático, y sus ramas, proporcionan la inervación motora para los músculos semimembranoso, semitendinoso, bíceps femoral y aductor magno. De sus dos ramas terminales: el n. ciático poplíteo interno y el nervio ciático poplíteo externo se originan las ramas motoras para los músculos tibial anterior, el m. extensor común de los dedos, extensor propio del dedo gordo y tercer peroneo. También inervan a los músculos peroneos lateral largo y corto y al músculo pedio.
Una rama del n. ciático poplíteo interno inerva los músculos de la pantorrilla (tibial posterior, flexores de los dedos del pie, gemelos y sóleo) y también al m. poplíteo. Además inerva a otros músculos propios del pie, como el m. aductor corto del dedo gordo, el flexor corto plantar y los músculos lumbricales e interóseos del pie.
También proporciona ramos sensitivos articulares para la cadera, rodilla y articulación tibiotarsiana. El territorio de la inervación sensitiva de la piel comprende la piel del pliegue subglúteo, la cara posterior del muslo, la pierna con excepción de la zona ántero interna de la misma que esta inervada por el nervio safeno que es una rama del nervio femoral y no del ciático. También inerva la piel del talón y la planta del pie.
Nervio obturador
El nervio obturador es uno de los nervios importantes en el cuerpo humano, particularmente en la región de la pelvis y la pierna inferior. Proviene del plexo lumbar, que es una red de nervios situada en la región lumbar de la columna vertebral y formada por las ramas anteriores de los nervios espinales L2, L3 y L4.
Anatomía del nervio ciático
El nervio ciático o nervio ciático mayor es el nervio más largo y ancho del cuerpo humano y juega un papel crucial en la conexión del sistema nervioso con las piernas y los pies. Aquí hay un resumen de su anatomía:
- Origen: El nervio ciático se origina en el plexo sacro, en la región de la pelvis. Está formado por las raíces nerviosas de L4 a S3 (cuarto nervio lumbar al tercer nervio sacro). Estas raíces se unen para formar el nervio ciático en la parte baja de la columna vertebral.
- Trayectoria: Después de formarse, el nervio desciende por la parte posterior del muslo. En su camino, da ramas motoras a varios músculos de la cadera y la pierna, incluidos el bíceps femoral, semitendinoso, y parte del semimembranoso, entre otros. A medida que viaja hacia abajo, se sitúa entre una serie de músculos y tejidos profundos.
- Bifurcación y terminación: Generalmente cerca de la articulación de la rodilla, el músculo ciático se divide en dos nervios principales: el nervio tibial y el nervio peroneo común (también llamado nervio fibular común). Estos nervios continúan hacia abajo por la pierna y el pie, proporcionando funciones sensoriales y motoras a varias regiones a lo largo de su trayectoria.
- Funciones:
- Motoras: El nervio ciático es esencial para la movilidad, ya que inerva músculos que permiten movimientos como la flexión de la rodilla, la extensión de la cadera, y varios movimientos del pie y los dedos.
- Sensoriales: Además de las funciones motoras, también proporciona sensibilidad a la mayor parte de la piel de la pierna y el pie, excepto para áreas específicas atendidas por otros nervios.
- Importancia clínica: La ciática es un término clínico comúnmente asociado con el dolor que se irradia a lo largo del trayecto del nervio ciático, generalmente causado por la compresión o irritación de una o más de las raíces nerviosas que contribuyen al nervio. Esto puede ser debido a varias razones, incluyendo hernia de disco, estenosis espinal, o traumatismo. El manejo de estas condiciones depende de la causa subyacente y puede variar desde terapia física y medicamentos hasta cirugía en casos graves.
Origen del nervio ciático
El nervio ciático, uno de los más extensos y funcionales del cuerpo humano, se origina en el plexo sacro, una red intrincada de nervios situada en la región pelviana. Este nervio emerge específicamente de las raíces nerviosas de la cuarta vértebra lumbar (L4) hasta la tercera vértebra sacra (S3) de la médula espinal. La formación del nervio ciático se da por la unión de estas raíces nerviosas individuales que, al salir de la columna vertebral, se combinan para formar este grueso nervio. Su origen en el plexo sacro implica una contribución de varios segmentos de la médula espinal, lo que permite al nervio ciático llevar a cabo funciones motoras y sensoriales en gran parte de la extremidad inferior, especialmente en la parte posterior del muslo, la totalidad de la pierna y el pie.
Recorrido y ramas del nervio ciático
El nervio ciático, crucial para la movilidad y sensación en la pierna, comienza su trayecto en la pelvis y desciende por la parte posterior del muslo, representando el principal camino neural de la extremidad inferior. Durante su trayecto, el nervio se sitúa profundamente en el glúteo y el muslo, pasando por debajo del músculo piriforme y siguiendo entre los músculos isquiotibiales. Al acercarse a la rodilla, se divide en dos ramas terminales principales: el nervio tibial y el nervio peroneo común (también conocido como nervio fibular común). El nervio tibial continúa hacia abajo en la parte posterior de la pierna, mientras que el nervio peroneo común se desplaza lateralmente hacia la parte anterior de la pierna y el dorso del pie. Esta bifurcación permite que el nervio ciático innerve una extensa área, proporcionando la capacidad motora y sensorial a varios músculos y permitiendo sensaciones en la piel de la pierna y el pie, siendo esencial para movimientos como la flexión y extensión de la rodilla y el pie, así como para la percepción sensorial de dichas regiones.
Nervio ilíaco
Nervios relacionados con la región ilíaca: La región ilíaca de la pelvis está asociada con varios nervios importantes que provienen del plexo lumbar y del plexo sacro. Estos nervios incluyen los nervios glúteos, los cuales inervan los músculos glúteos, y los nervios obturadores, que pasan por el agujero obturador de la pelvis.

